M. Manola¹, L. Moscillo², A. Mastella², B. Ferrillo², G. Battiloro³, D. Lacerenza³
1 SC Interaziendale di Otorinolaringoiatria e Chirurgia Oncologica Maxillofaciale – ASP – CROB – Basilicata
2 UOC di ORL, Ospedale “S. Maria delle Grazie”, Pozzuoli (NA), ASL NA2 NORD
3 SC Interaziendale di Oculistica – ASP – San Carlo – Basilicata
ABSTRACT
Introduzione: L’ostruzione cronica del dotto naso-lacrimale porta a infiammazione o infezione del sacco lacrimale (dacriocistite). Lo scopo di questo studio è stato quello di valutare i risultati clinici di 128 dacriocistorinostomie endoscopiche in 108 pazienti con epifora o dacriocistite.
Metodi: 108 pazienti con ostruzione del dotto nasolacrimale sono stati reclutati per lo studio (F / M Rapporto: 5: 1, età media: 55 anni). I criteri di esclusione sono stati l’ostruzione pre-Saccale e la presenza di neoformazioni nei seni paranasali. La lunghezza minima del follow-up è stata di 12 mesi. Tutte le procedure sono state eseguite da un otorinolaringoiatra e da un oftalmologo.
Risultati: La rimozione dei tubicini in silicone è stato completata, in media, entro 35 giorni dall’intervento. 44 pazienti sono stati sottoposti ad una chirurgia nasale associata a dacriocistorinostomia endonasale (36 settoplastiche, 8 FESS). Dopo 12 mesi, la risoluzione della sintomatologia è stata osservata in 116 su 128 interventi.
Conclusioni: i risultati degli Autori, in accordo con i dati della letteratura, indicano che la dacriocistorinostomia endoscopica endonasale è una tecnica chirurgica promettente, sia in termini di risultati e di morbilità postoperatoria.
Parole-chiave: dacriocistorinostomia, ostruzione del dotto naso-lacrimale, epifora, dacriocistite.
INTRODUZIONE
La dacriocistorinostomia endonasale (DCR) è stata descritta da Caldwell ( 1) nel 1893; tuttavia, a quel tempo, l’uso di tale tecnica era limitato a causa della scarsa visibilità del campo operatorio. Undici anni dopo, Toti (2) ha descritto la DCR per via esterna. Questa procedura è stata modificata nel corso degli anni, pur rimanendo il gold standard per il trattamento dell’ ostruzione del dotto nasolacrimale (NLD). L’ostruzione cronica del dotto naso-lacrimale, secondaria ad infiammazione cronica, porta a flogosi o infezione del sacco lacrimale (dacriocistite). Il sintomo principale è l’epifora, ma la congiuntiva può anche essere infiammata e, in alcuni casi, la pressione digitale sopra il sacco lacrimale fa estrudere pus attraverso gli orifizi lacrimali. Alla fine degli anni ’80, con l’avvento della chirurgia nasale endoscopica, l’approccio endonasale endoscopico per effettuare la DCR è diventato fattibile. Questa tecnica è stata descritta per la prima volta da Rice (3); McDonogh, nel 1989, ha riferito il primo studio clinico di DCR (4). Il tasso di successo riferito della DCR endonasale è molto variabile; varia dal 63 al 95% (5,6,7) dovuto al fatto che la tecnica non è standardizzata. Fino ad oggi l’approccio endonasale non ha dato i risultati attesi, rispetto all’approccio esterno, ma i vantaggi della DCR endonasale rispetto alla DCR esterna hanno reso la prima tecnica più popolare negli ultimi anni (8). Inoltre, negli ultimi anni i risultati clinici hanno mostrato ulteriori miglioramenti. Lo scopo di questo studio è stato quello di valutare i risultati clinici di 128 DCR endonasali in 108 pazienti con epifora o dacriocistite.
METODI
128 DCR endoscopiche primarie con intubazione del dotto lacrimale sono state effettuate presso l’Ospedale “S. Giovanni di Dio” di Melfi (PZ) dal giugno 2011 al gennaio 2014 su 108 pazienti (90 femmine, 18 maschi) con ostruzione del dotto naso-lacrimale acquisita. 20 pazienti sono stati sottoposti a procedura bilaterale, mentre 88 soggetti a DCR endoscopica. 44 pazienti hanno avuto una chirurgia nasale associata alla DCR (36 settoplastica e 8 FESS). I pazienti avevano in media 55 anni. I criteri di esclusione sono stati: l’ostruzione presaccale e malignità dei seni paranasali. La lunghezza minima del follow-up è stata di 12 mesi, con un follow up medio di 24 mesi. Tutte le procedure sono state eseguite da un otorinolaringoiatra ed un oftalmologo. La valutazione pre-operatoria è consistita in un esame oftalmologico con irrigazione del dotto lacrimale, il test alla fluoresceina (Fedt) e l’endoscopia (con ottica di 0 ° e di 0,8 mm di diametro e 10 cm di lunghezza) delle vie lacrimali nonché un esame ORL con endoscopia nasale (ottica rigida di 0 ° e 30 ° con 4 mm di diametro e 18 cm di lunghezza). Una CT è stata richiesta quando una patologia nasale è stata trovata o sospettata in 24 pazienti su 108 (22,2%). La valutazione post-operatoria ha riguardato il risultato anatomico e funzionale: la valutazione dei sintomi, l’ irrigazione naso-lacrimale e la FEDT (9) sono state effettuate ad 1, 6 e 12 mesi dopo la rimozione dei tubicini in silicone L’operazione è stata definita come un successo se il paziente era asintomatico o i sintomi migliorati entro i 12 mesi.
TECNICA CHIRURGICA
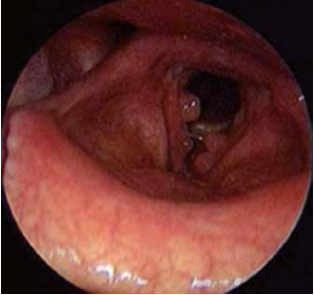
La procedura è stata eseguita in anestesia generale con un endoscopio a 0 ° o 30 ° .La mucosa nasale è stata preparata con tamponi imbevuti di nafazolina al 10% posizionati lungo i turbinati inferiori, ascella del turbinato medio, meato medio e sulla mucosa sovrastante la linea mascellare. Successivamente, mepivacaina al 2% e adrenalina 1: 100.000 è stata iniettata appena sopra e anteriormente all’inserzione del turbinato medio e lungo la linea mascellare. Un’incisione quadrangolare è stata fatta con un bisturi falciforme sulla parete laterale nasale; si inizia 10 mm sopra il turbinato medio, cambiando direzione verticalmente 10 mm anteriormente alla linea mascellare, per la piena esposizione dell’osso sovrastante il sacco lacrimale, e si prosegue ancora orizzontalmente fino al processo uncinato. Con uno scollatore di Freer, un lembo rettangolare mucoperiosteo viene sollevato fino al processo uncinato, in modo che sia possibile vedere la linea mascellare e il sottile osso lacrimale. Quando il sanguinamento è stata controllato, l’osso sovrastante il sacco lacrimale viene rimosso, eseguendo una osteotomia (circa 2cmx1cm) mediante una fresa diamantata di 2 -4 mm. Nell’esperienza degli Autori, il limite superiore esterno dell’osteotomia è dove la sonda, inserita nel canalicoli, corre orizzontalmente senza incontrare osso nella cavità nasale e senza la necessità di inclinarla, o quando il punctum del canalicolo comune è ben visibile. A questo punto, il sacco viene inciso verticalmente per aprirlo e ampliato con un debrider. I tubi silicone vengono inseriti attraverso i canalicoli inferiore e superiore e legati nel naso. Il lembo mucoperiosteo viene inciso a forma di C e riposizionato lasciando l’osteotomia aperta. Un tampone nasale di 4 centimetri viene posizionato sopra il lembo per 24 ore. Un ciclo di antibiotici per via orale, il collirio antibiotico-steroideo e l’irrigazione nasale con soluzione fisiologica spray vengono prescritti nei successivi 10 giorni. I tubi silicone vengono rimossi quando la mucosa nasale è guarita, in media 35 giorni postoperatori, con un tempo massimo di 45 giorni.
RISULTATI
I risultati sono riportati in tabella 1. Il tasso di complicanze è stato: in 4 pazienti un lieve ematoma sottoorbitario; in 2 pazienti enfisema sottocutaneo sottoorbitario; in 6 casi un’emorragia nasale lieve alla rimozione del tampone nasale con successivo nuovo tamponamento, ma senza chirurgia; in 10 pazienti una sinechia nasale postoperatoria. Dopo 12 mesi, il successo sintomatico è stato osservato in 116 su 128 occhi che hanno subito la DCR endoscopica (90.63%), mentre la pervietà al test di irrigazione e al FEDT (9,10) in 120 casi su 128 (93,75%). Non ci sono stati pazienti che, riportando un miglioramento dei sintomi, hanno avuto il test alla fluoresceina negativo. Dopo 6 mesi, tutti i pazienti con le complicanze riportate hanno avuto la risoluzione dei sintomi oculari eccetto che i 4 casi con sinechie nasali.
DISCUSSIONE
Il successo della DCR endoscopica dipende da vari elementi. La sede della ostruzione naso-lacrimale sembra essere uno dei principali fattori che influenzano il risultato finale. Secondo alcuni Autori (11), il risultato migliore si osserva nei pazienti con ostruzione del dotto naso-lacrimale piuttosto che in quelli con una ostruzione presaccale. L’identificazione del livello di ostruzione è fondamentale nel decidere la strategia chirurgica. A tal riguardo, ciò può essere rilevato con il lavaggio effettuato nei canalicoli, l’endoscopia del sistema lacrimale, la dacriografia e la dacrio-CT. Il lavaggio e la dacriografia generano alta pressione durante l’iniezione nei canalicoli e possono mascherare un restringimento anatomico del tratto lacrimale. Inoltre, Beige et al (12) hanno concluso che il lavaggio del sistema lacrimale può causare una diagnosi imprecisa in pazienti con epifora. La dacrio CT permette di valutare funzionalmente il sistema di drenaggio lacrimale, posizionando il mezzo di contrasto nel fornice inferiore dell’occhio e fornisce anche informazioni delle patologie nasali associate. Nell’esperienza degli Autori, l’endoscopia del sistema lacrimale permette la corretta localizzazione e la visualizzazione diretta della causa dell’epifora, dell’infiammazione cronica, o della dacriocistite. Un’endoscopia del sistema lacrimale è, quindi, un metodo minimamente invasivo che permette di scegliere la terapia chirurgica più appropriata; la CT viene eseguita solo in caso di patologia nasale associata. Un altro fattore significativo, che influenza il risultato, è l’anatomia e la patologia delle strutture nasali circostanti, come un setto nasale deviato, ipertrofia del turbinato medio, poliposi nasale, ecc, che rende difficile l’approccio nasale. Anche la conformazione e la posizione del sacco rispetto alle altre strutture possono influenzare l’esito, impedendo la formazione di una adeguata fistola lacrimale e la possibilità di un’aderenza che si verifica tra il turbinato medio o il setto e l’ostio della rinostomia. Pertanto, è importante correggere una patologia nasale al fine di creare le condizioni per ottenere buoni risultati. In 12 pazienti senza alcun miglioramento dopo 6 mesi, 6 avevano polipi nasali o sinusite, 4 sinechie nasali e 2 tessuto cicatriziale. Gli Autori ritengono, alla luce dei risultati, che è importante seguire il paziente dopo la rimozione dei tubicini di silicone, in quanto il processo di guarigione può portare ad un peggioramento sia dei sintomi e dei risultati per 6 mesi dopo l’intervento, mentre i risultati si stabilizzano dopo sei mesi (tabella 1) . Un punto chiave del successo della DCR endonasale è, infatti, il processo di guarigione delle ferite della mucosa nasale. Il meccanismo preciso non è ancora chiaro. Due fasi sono caratteristiche del processo di riparazione: una fase di rigenerazione e lo stadio di fibrosis (8). Alcuni stimoli come lo shock termico, il laser, le infezioni virali e batteriche, la risposta autoimmune, l’esposizione chimica, un’ampia esposizione dell’osso, possono rallentare il processo di guarigione o creare granulazioni o fibrosi anomale che impediscono la corretta guarigione della ferita (13). Ancora controverse sono alcune variazioni di tecnica chirurgica, come la creazione del lembo. Sia Wormwald (5) e Levine (14) riportano ill 95% di successo quando si utilizza il lembo del sacco lacrimale ribaltato sulla mucosa nasale; altri Autori (15) rimuovono la parete mediale del sacco lacrimale, mentre altri (16) utilizzano diversi tipi di laser per creare la breccia nella parete nasale laterale. Per quanto riguarda le dimensioni dell’ostio, in alcuni studi (15, 17, 18) si suggerisce di creare un ostio che è grande almeno 1cmx1cm, mentre secondo altri (19) non è necessario creare una grande fistola lacrimale per ottenere buoni risultati. E ’ancora dibattuto se utilizzare o meno i tubicini di silicone nelle vie lacrimali al termine della DCR endoscopica. I tubi in silicone hanno, al parere degli Autori, la funzione di tenere in sede i lembi di mucosa creati o, semplicemente, di mantenere pervia la rinostomia fino a guarigione completa. Tuttavia, gli stessi tubicini possono causare la produzione di tessuto di granulazione e facilitare le infezioni. Mann et al (20) hanno dimostrato che non vi è alcun motivo per la persistenza oltre le 4 settimane dei tubicini, per impedire la chiusura della rinostomia. Essi hanno descritto una riduzione delle dimensioni dell’ostio di 1,7 mm entro quattro settimane; nessuna riduzione delle dimensioni dell’ostio è stata dimostrata dopo questo periodo. Essi hanno concluso che il tasso di successo con o senza intubazione prolungata è la stessa. Gli Autori rimuovono i tubicini in silicone, in media, al 35 giorno postoperatorio, reputando che l’ulteriore presenza degli stent in silicone non è necessaria e può causare granulazioni facilitando il ripetersi dei problemi. Gli Autori non concordano con altri studi che considerano l’uso dei tubicini del tutto inutile (21,22).
CONCLUSIONI
La DCR endoscopica, nell’esperienza degli Autori, ha un tasso di risoluzione della sintomatologia del 90.63%, e un successo funzionale ed anatomico nel 93,75% dei casi a 12 mesi di follow-up. Questi sono risultati promettenti alla luce del fatto che la DCR endoscopica è una tecnica minimamente invasiva in quanto evita cicatrici del viso, preserva la funzione di pompa muscolare dell’ orbicolare dell’occhio, permette un recupero più rapido dopo l’intervento chirurgico, presenta un modesto sanguinamento intraoperatorio e poche complicazioni (7). La DCR endoscopica mostra, inoltre, potenziali vantaggi e ottimi risultati nel trattamento dell’ostruzione dotto naso-lacrimale (23). Nel nostro studio, considerando il test alla fluoresceina e la pervietà dopo irrigazione delle vie lacrimali, la DCR endoscopica ha avuto successo nel 93,75% dei casi. La percentuale di successo è paragonabile a quella riportata da altri Autori (24,25) e molto vicina ai risultati della DCR esterna. Visti gli innegabili vantaggi e gli ottimi risultati, la DCR endoscopica dovrebbe essere considerata la prima scelta nel trattamento chirurgico dell’ ostruzione del dotto naso-lacrimale.

Tabella 1: test di irrigazione, test alla fluoresceina (FEDT) e miglioramento o risoluzione dei sintomi a 1, 6 e 12 mesi dalla rimozione dei tubicini.
BIBLIOGRAFIA
1) Caldwell GW. Two new operations for obstruction of the nasal duct with preservation of the canaliculi. Am J Ophthlmol. 1893;189-92.
2) Toti A. Nuovo metodo conservatore di cura radicale delle suppurazioni croniche del sacco lacrimale. Clin Mod Firenze. 1904; 10: 385-9.
3) Rice DH. Endoscopic intranasal dacryocistorhinostomy: a cadaver study. Am J Rhinol. 1988;2:127-8.
4) Mc Donongh M, Meiring H. Endoscopic transnasal dacryocistorhinostomy. J Laryngol Otol. 1989; 103:585-7.
5) Wormald PJ. Powered endoscopic dacryocysthorinostomy. Laryngoscope. 2002;112:69-72.
6) Tsirbas A. Wormald PJ. Mechanical endoscopic dacryocysthorinostomy with mucosal flaps. Br. J. Ophthalmol.2003;87:43-7.
7) Anijer D, Dolan L, MacEwan CJ. Endonasal versus external dacryocysthorinostomy for nasolacrimal duct obstruction 2011 The Cochrane Collaboration. Published by John Wiley & Sons, Ltd.
8) Goldberg RA. Endonasal dacryocysthorinostomy .Is it really less successful?. Arch Ophthalmol 2004;122:108-109.
9) Guzek JP, Yoon PS, Stephenson CB, Stephenson CM, Shavlik GW. Lacrimal testing: The dye disappearance test & Jones test. Annals of Ophthalmology. 1996;28:357-63.
10) Calkins LL. Lids, Lacrimal apparatus and Conjunctiva. Arch Ophthalmol. 1964;71:131-43
11) Yung MW, Hardman- Lea S. Analysis of the results of surgical endoscopic dacryocystorhinostomy: effect of the level of obstruction. Br J Ophthalmol 2002; 86: 792 – 794
12) Beige B, Uddin JM, McMullan TF, Linardos E. Inaccuracy of diagnosis in a cohort of patients on the waiting list for dacryocystorhinostomy when the diagnosis was made by only syringing the lacrimal system. Eur J Ophtalmol 2007 Jul-Aug 17(4) 485-9
13) Leong SC, Macewen CJ, White PS. A systematic review of outcomes after dacryocystorhinostomy in adults. Am J Rhinol Allergy. 2010 Jan-Feb;24(1):81-90.
14) Levin B, Naganathan V, Amanda A, Ghabrial R. Endonasal dacryocystorhinostomy – an Australian perspective. Asian J Ophtalmol 2007;9(3):117-121
15) Sindwani R, Metson MB. Endoscopic dacryocystorhinostomy. Operative Techniques in Otolaryngology 2008;19:172176.
16) Lee S, Yen MT. Laser-assisted dacryocystorhinostomy: a viable treatment option? Curr Opin Ophthalmol. 2011;22(5):413418.
17) Moras K, Mahesh Bhat, Shreyas CS, Mendonca Norman, Pinto George External dacryocystorhinostomy versus endoscopic dacryocystorhinostomy: a comparison. Journal of clinical and Diagnostic Research 2011;5(2):182-186.
18) Zuercher B, Tritten JJ, Friedrich JP, Monnier P Analysis of functional and anatomic success following endonasal dacryocystorhinostomy. Ann Otol Rhinol Laryngol. 2011;120(4):231238.
19) Sham CL, Van Hasselt CA. Endoscopic therminal dacryocystorhinostomy Laryngoscope 2000;110:1045-1049
20) Mann BS, Wormald PJ. Endoscopic assessment of the dacryocystorhinostomy ostium after endoscopic surgery. Laryngoscope. 2006 Jul;116(7):1172-4.
21) Smirnov G, Tuomilehto H, Teräsvirta M, Nuutinen J, Seppä J. Silicone tubing after endoscopic dacryocystorhinostomy: is it necessary? Am J Rhinol. 2006 Nov-Dec;20(6):600-2.
22) Unlu HH, Gunhan K, Baser EF, Songu M. Long-term results in endoscopic dacryocystorhinostomy: is intubation really required?Otolaryngol Head Neck Surg. 2009 Apr;140(4):589-95.
23) Malhotra R, Wright M, Olver JM. A consideration of the time taken to do dacryocystorhinostomy (DCR) surgery Eye 2003;17:691-696
24) Karim R, Ghabrial R, Lynch TF, Tang B. A comparison of external and endoscopic endonasal dacryocystorhinostomy for acquired nasolacrimal duct obstruction. Clinical Ophthalmology 2011,5: 879-989
25) Ben Simon GJ, Joseph J, Lee S, Schwarcz RM, McCann JD, Goldberg RA. External versus endoscopic dacryocystorhinostomy for acquired nasolacrimal duct obstruction in a tertiary referral center. Ophthalmology. 2005 Aug;112(8):1463-8.